También por sexo, es decir cómo se transmite la lesión por parte de la madre o del padre.
La herencia autosómica recesiva es un tipo de transmisión en la que la anomalía
sólo aparece si los dos genes del par de cromosomas correspondientes están
alterados. Es el caso de la mayoría de enfermedades de transmisión genética. Al
estudiar el árbol genealógico de una familia se observa que los padres, aunque
externamente sanos, son portadores de la anomalía y que este tipo de
transmisión no depende del sexo.
La herencia de gen dominante se produce cuando un solo gen anómalo es capaz de
transmitir una anomalía; en estos casos, se dice que dicho gen es dominante. El
estudio del árbol genealógico permite encontrar un cierto número de elementos
que demuestran este modo de transmisión: aparición del carácter en cada
generación, transmisión desde un abuelo aproximadamente a la mitad de su descendencia,
ausencia de consanguinidad o transmisión independiente del sexo. Sólo hay una
pequeña minoría de enfermedades que siguen este tipo de herencia.
- Una cadera más alta o abultada que la otra.
- Un omóplato más alto o abultado que el otro.
- Un hombro más alto que el otro.
- La cabeza no está centrada con respecto a las caderas.
- De pie, con los brazos colgando, el espacio entre un brazo y el tronco es mayor a un lado que al otro.
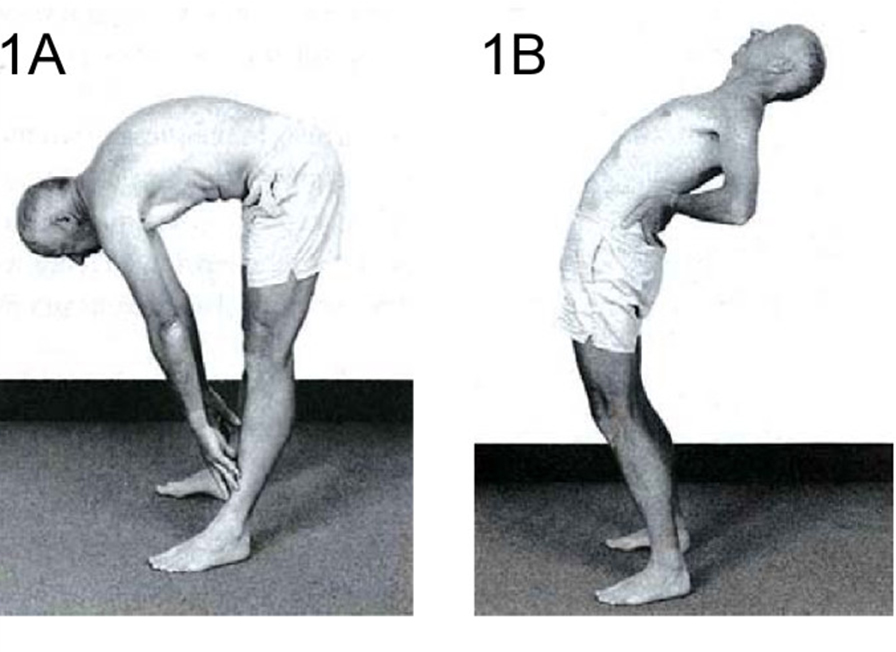
- Al agacharse hacia adelante con las piernas estiradas hasta que la espalda quede horizontal, un lado está más alto o abultado que el otro.
Los síntomas más habituales son:
- Contracturas musculares.
- Desviación de los hombros, espalda y cadera.
- Dolor de espalda.
El tratamiento ortopédico, (corsé/collarín), modifica la progresión natural de la escoliosis idiopática del adolescente y reduce el riesgo de progresión. Las medidas ortopédicas son el método de tratamiento más eficaz con curvas de menos de 40º y uno de los tratamientos de elección para pacientes en edad de crecimiento con curvas de 20º-40º. Se aportan dos fotografías del autor.
Sólo un pequeño número de pacientes con curvas de menos de 20º progresa. Las medidas ortopédicas no impiden la progresión de la escoliosis en pacientes que han llegado al final de la etapa de crecimiento.
Fisiopatológicamente la escoliosis presenta algunos signos a desarrollar:
- Las costillas están más juntas en el lado cóncavo de la curva y ampliamente separadas en el lado convexo.
- Las vertebras giran con las apófisis espinosas, (saliente posterior de la vértebra), y los pedículos hacia la concavidad.
 |
| Imágenes cedidas por Iñigo y Roberto Junquera (Fisioclinics) |
- Apófisis espinosa desviada hacia el lado concavo;
- Costilla empuja posteriormente con lo que la caja torácica se estrecha;
- Costilla presionada lateralmente y anteriormente;
- Cuerpo vertebral distorsionado hacia el lado convexo.

 |
| Fotografía cedida por la Gaceta de la Universidad Nacional Autónoma de México |
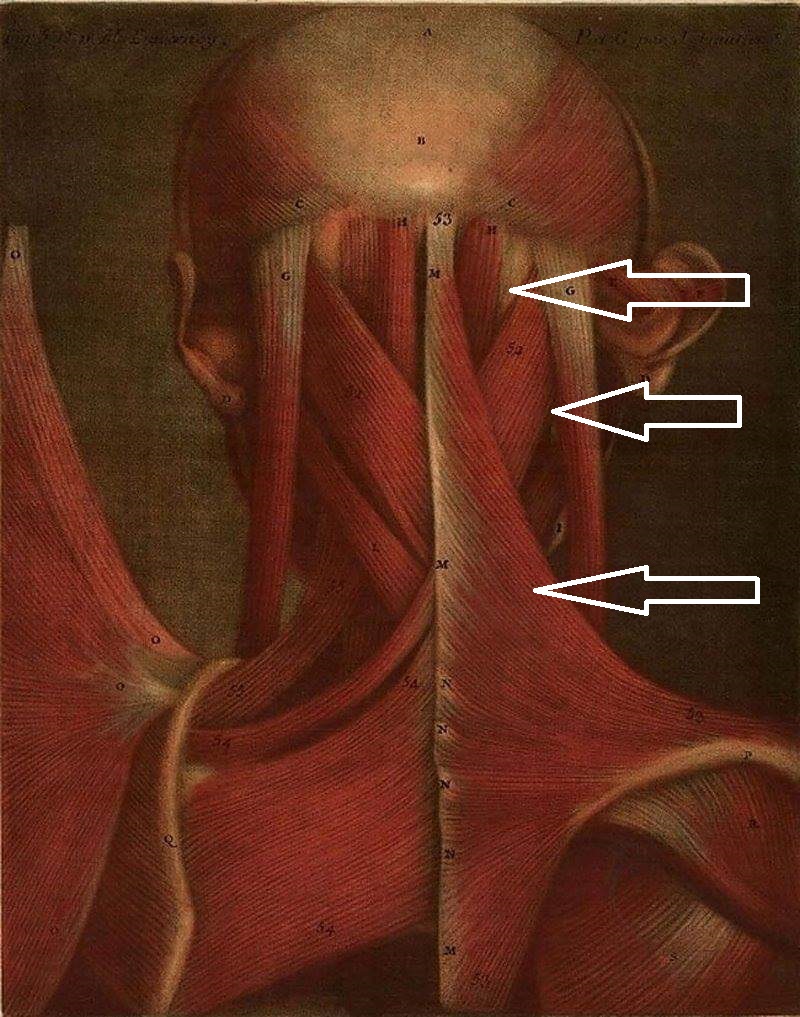
factores que intervienen en la escoliosis
- Las membranas de tensión recíproca, (duramadre espinal). Se trata de una fascia inelástica que inserta por arriba sobre el occipital y por abajo en la 2ª vértebra sacra. Se trata del envoltorio más externo de la médula espinal. La particularidad de esa inelasticidad de la membrana hace que cualquier tracción sobre uno de los dos polos influya sobre el otro, haciendo que la columna se incline hacia un lado.
- Organización del sistema nervioso central.
- Posición del embrión y del feto.
- El papel de los ligamentos vertebrales, (común anterior y común posterior), que se superponen a la duramadre espinal.
- Asimetrías que sufre el feto por la posición sentada prolongada de la madre durante el embarazo.
- Desigualdad de las extremidades inferiores, anatómica o mecánica, que entraña una báscula pélvica y compensaciones vertebrales ascendentes.
- Lesión osteopática pélvica preexixtente de la embarazada.
- Alteraciones patológicas producidas durante el crecimiento anárquico del sistema músculo-esquelético, o por una falta de nutrientes durante ese crecimiento
- Fuerza de la gravedad, que se expondrá más adelante. La columna tiende a aplastarse sobre sí misma, deteriorando todos los sistemas de separación, de sujeción, y óseos.
clasificación de las escoliosis
- Estructurales,
- No estructurales, (actitud escoliótica)
- Idiopática, cuando la procedencia es desconocida. Los investigadores le dan una procedencia genética, donde quien transmite la escoliosis a ambos sexos es la madre, mientras que el padre no porta a la hija, aunque ya hemos visto en este mismo artículo, cómo aún teniendo el gen, es posible pasar varias generaciones sin la lesión. La mayoría de los niños que desarrollan una escoliosis idiopática están genéticamente programados para la enfermedad en el momento en que el esperma y el huevo se combinan y forman una nueva vida.
- Congénita. No es probable que sea de origen genético. El postulado es que es el resultado de alguna lesión o insulto al cigoto o embrión en el periodo formativo temprano. Se observan en niños que tienen este tipo de escoliosis, que sufren anomalías del tracto urinario, (20%-30%), y cardíacas, (15%), claro que en curvaturas muy severas.
- Neuropática. La más importante es la poliomielitis, una enfermedad de la neurona motora inferior, que suele provocar un gran número de curvaturas paralíticas graves.
- Miopática. De origen muscular, bien tipificadas por las distrofias musculares.
- Neurofibrosis tipo I, que se trata de una alteración genética asociada a los nervios periféricos, provocando manifestaciones cutáneas y subcutáneas. Las causas de no tratarlas puede desencadenar lesiones graves como paraparesia o paraplejia.
- Síndrome de Marfan, no causada por un origen neuromuscular. Afecta a sistemas óseos, ojos, ligamentos, tendones y sistema cardiovascular, provocando finalmente una escoliosis.
- Escoliosis traumática, que es una fractura con acuñamiento e irritación de la raíz nerviosa.
- Postural;
- Inflamatoria;
- Lumbociática;
- Histérica.
- Escoliosis infantil, (0-3 años)
- Escoliosis juvenil, (4-10 años)
- Escoliosis adolescente, (11-17 años)
- Escoliosis del adulto, (>18 años)
- Fase I: escoliosis leve, (<25º)
- Fase II: escoliosis moderada, (25º-50º)
- Fase III: escoliosis grave, (>50º)

 |
- Luxaciones congénitas de cadera
- Lesiones encefálicas perinatales
- Amputaciones de un miembro inferior
- Malas posturas repetitivas al estar de pie o al sentarse
- Sobrecargas de peso habitualmente llevadas siempre sobre el mismo lado
tratamiento convencional
Para estabilizar la columna vertebral y reducir la carga en su área deformada, se utilizan brackets apretados, así como un corsé ortopédico corrector o de fijación para la escoliosis torácica que debe usarse 18 horas al día, nos explica Botzer.
cirugía
 |
| Ejemplo de artrodesis transpedicular. Fotografía cedida por el Dr. José Aso Escario, (medicina legal y forense) |

El cirujano fusiona las vértebras de la columna con fragmentos de hueso, (puede ser del mismo cuerpo del paciente o de un donante), o una sustancia biológica que estimula el crecimiento del hueso. El hueso crece entre las vértebras y las mantiene juntas y alineadas.
- Que el injerto de hueso no cure;
- Infección o dolor en la región del injerto;
- Coágulos de sangre en los pulmones;
- Lesión a la médula espinal y/o nervios.
(A) Radiografía coronal preoperatoria de pie de una paciente de 14 años con escoliosis idiopática del adolescente y una curva toracolumbar/lumbar principal (TL/L) de 42° desde T10 a L3 y una curva torácica compensatoria de 12°. (B) Radiografía coronal en bipedestación postoperatoria inmediata obtenida después de instrumentación posterior selectiva y fusión con tornillos pediculares de T9 a L4, que muestra una curva TL/L principal de 5° y una curva compensatoria no instrumentada de 5° con equilibrio coronal y del hombro satisfactorio. (C) Radiografía coronal de seguimiento de dos años que muestra una curva TL/L principal de 6° y una curva compensatoria no instrumentada de 7°.
Al respecto, un estudio de mujeres adultas, realizado por la Minnesota Spine Foundation y publicado en Spine, mostró que su capacidad de flexión lateral se reducía entre un 20% y un 60% después de la fusión. El daño del segmento adyacente es otro riesgo a largo plazo, como se detalla en un estudio realizado en el Centro de Rehabilitación de Deformidades de la Columna, Katharina Schroth, y publicado en Scoliosis. Aunque la fusión puede corregir secciones de la columna vertebral, las vértebras situadas por encima y por debajo corren el riesgo de sufrir tensiones y daños, lo que se traduce en dolor y futuras intervenciones quirúrgicas.
otros tratamientos
osteopatía y escoliosis
- La escoliosis y la asimetría tensional paravertebral no desaparecen cuando de pie pedimos a la persona que flexione hacia delante el cuerpo, sin embargo, sí desaparece si esa flexión del cuerpo se realiza sentado. En este caso, decimos que la causa primaria tiene un componente pélvico. Aquí empieza un estudio osteopático de la pelvis, especialmente la procedencia de sus asimetrías, que se deberá corregir con un trabajo que explico en un artículo de este mismo blog, (https://jeosteopatia.blogspot.com/2022/06/dismetria-pelvica.html)
- La escoliosis y la asimetría tensional paravertebral desaparecen al estar de pie, sin embargo, persiste la curvatura al estar sentado. Se dice que la causa primaria es esfenobasilar, es decir, viene desde la tensión de las membranas craneales. Y comenzamos un trabajo osteopático desde la cabeza hasta la pelvis.
- En los dos tests no desaparecen las tensiones ni de pie, ni sentado. En este caso, la causa primaria es esfenobasilar, pero también tiene un componente pélvico como causa secundaria, con lo que trabajamos osteopáticamente con ambas estructuras.
- Técnicas manuales de elastificación de la batería muscular de los dos sistemas de compensación, (cinturón pélvico y cinturon escapular), para reblandecer estos sistemas y poder ir restableciendo las simetrías. (Masaje, técnicas manuales para los puntos gatillo y contracturas musculares, movilización de los tejidos fasciales y estiramiento)
- Tracciones vertebrales semidirectas en grupo, localizando la vértebra ápice donde se producen las curvaturas superiores e inferiores.
- La liberación del movimiento de toda la columna vertebral.
- La normalización de los flujos sanguíneos y linfáticos.
- Facilitación de los sistemas de información neuronal.
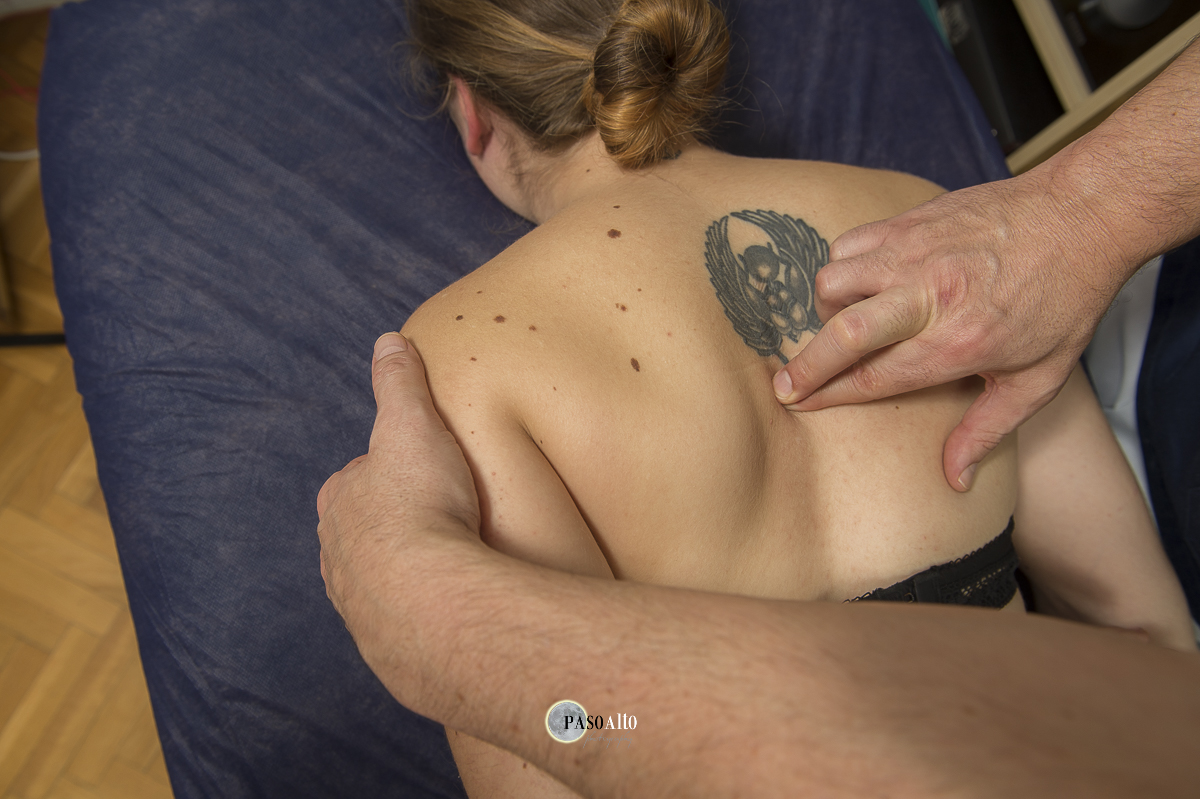
casos del autor
Mujer de 23 años que llega a este gabiente con fecha 13 de junio de 2015 por proceso de disfunción anatómica de raquis. Padece escoliosis
severa. Se le coloca alza en diferentes ocasiones. Tratada en diferentes fases
con técnicas de osteopatía, técnica de Schroth, y quiropraxia.
En estudio osteopático se detecta:
- Arrastre de A.S.I. derecha a la flexión de tronco en sedestación.
- Isquion izquierdo se desplaza a la flexión en bipedestación.
- Escoliosis dorsal, convexidad derecha.
- Apreciación visual en bipedestación de hiperlordosis lumbar.
- Test neurológicos positivos en acción motora en L3 y L4, y reflejo en L5 y S1.
- Negativo a los test de Laségue y FABERE.
- Músculo diafragma espástico en hemilado izquierdo.
- Psoitis izquierda.
- A la palpación en decúbito supino se aprecia dismetría pélvica y hombro izquierdo más elevado.
- Medidas de EE.II.: derecha, 90,3 cm; izquierda, 91 cm.
- Distancia pélvico-umbilical: derecha, 13,5 cm; izquierda, 11,5 cm.
- Costillas superiores bloqueadas a la inspiración y costillas inferiores bloqueadas en rotación externa
Con estos datos, es
obvio que la apreciación sea de Escoliosis
severa, sintomatológica, con acción enervadora, falta de deslizamiento
articular pélvico y en cadenas ascendentes.
Planteo trabajo conservador con técnicas de
Osteopatía y Quiromasaje. El objetivo es ayudar a reducir la degeneración existente por
la aceleración de la deformidad en las curvaturas laterales y
antero-posteriores del raquis, así como ayudar a la reducción de grados de la curvatura
escoliótica de tal forma que desparezcan los síntomas.
El trabajo que se plantea es prolongado en el tiempo, realizando un primer impacto en 7 sesiones que se distribuyen de la siguiente manera:
- Osteopatía estructural, que actúa sobre la normalización biomecánica de las articulaciones sacroiliacas, sacrolumbares e interlumbares. En 2ª y 3ª sesión se conjugará con un trabajo completo de tejidos blandos para ayudar a normalizar todas las lesiones fibrosas y gelosas que se han producido por las tensiones osteo-articualres evocadas. Misma acción para la columna dorsal y columna cervical.
- Osteopatía visceral, pretendiendo la movilidad y motilidad de los elementos viscerales que componen los sistemas digestivo, gástrico, gastro-intestinal y uro-genital. En esta sesión se practicará al mismo tiempo sesión de tejidos blandos.
- Osteopatía craneal, donde se buscan dos objetivos:
a.
Regulación de lo snervios craneales a
través de la movilización entre suturas craneanas;
b.
Compensar el movimiento
cráneo-pélvico, a través de la membrana de tensión recíproca duramadre.
Esta parte de
trabajo a 3 puntos se realizará en las primeras 6 semanas, continuando con una intervención manual continuada de tejidos blandos y correcciones ósteo-articulares que
vayan derivando de las variaciones que se vayan produciendo. Es un tipo de
trabajo indefinido por el estado evolucionado que presenta. Se estima que a
partir de las doce primeras semanas podremos ir distanciando las sesiones de
semanal, a quincenal, y progresivamente ir aumentando el tiempo entre sesiones.
Aporta algunas imagenes con sus respectivos informes médicos.