Aurora es una niña de poco más de 2 años cuando nos visita en nuestro gabinete. Padece estrabismo.
El estrabismo es una alteración frecuente en niños
que, además de las consecuencias estéticas, entraña
importantes alteraciones en la agudeza visual y en la
visión binocular. Es muy importante su diagnóstico y
tratamiento precoz, nos dice M.M. Merchante Alcántara, de la Clínica Oftalmológica San Bernardo de Sevilla.¹ Añade que el pediatra debería realizar siempre una exploración
oftalmológica sencilla para detectar estos trastornos
y remitirlos lo más pronto posible al oftalmólogo
para su estudio y tratamiento.
Estrabismo es la desviación manifiesta
de un eje ocular en relación con la posición
que debería adoptar cuando el otro fija un
objeto.
A nivel visual, la información postural que da el sistema nervioso periférico comienza con los sensores musculares en el interior de los músculos, que envía a través de estos tres pares craneales, (III, IV, VI), dentro de la órbita del nervio trigémino, (V par craneal).
Para poder localiar un objeto entra en juego dentro del sistema visual una serie de habilidades visuales como son:
Aportamos las clasificaciones del estrabismo:
1. Según la dirección de la desviación:
- Estrabismo convergente o endotropía: Desviación hacia dentro.
- Estrabismo divergente o exotropía (A): desviación hacia fuera.
- Hipertropía (B): desviación hacia
arriba.
- Hipotropía (C): desviación hacia
abajo.
A. Exotropia. B. Hipertropia. C. Hipotropia.
2. Según su persistencia en el tiempo:
- Estrabismo constante: aparece de
forma permanente.
- Estrabismo intermitente: aparece
sólo en determinadas circunstancias, (enfermedad, nerviosismo, cansancio, etc.), o en un
determinado campo o distancia
de la mirada, (de lejos o de cerca). Indica la presencia de cierto
grado de VB normal.
3. Según la preferencia o no por un
ojo: Estrabismo alternante: se emplea
indistintamente uno u otro ojo
para fijar, mientras que el otro se
desvía. El niño suprime la imagen
del ojo desviado, pero al alternar los ojos ambos desarrollan
una visión semejante, (existiendo
buena AV en ambos ojos).
4. Estrabismo monocular: sólo se
usa, (o se prefiere), un ojo para la
fijación y el otro se desvía constantemente. El niño es propenso a la ambliopía, (más o menos
profunda), en el ojo desviado.
 |
| Tabla 1 (posición de la mirada) |
En cuanto al diagnóstico oftalmológico se utilizan algunos test que enumeramos:
- Test de Hirschberg. Consiste en la observación de la posición de los reflejos luminosos corneales, cuando se proyecta una luz puntual
hacia la cara del niño. Los reflejos luminosos deben quedar simétricamente
centrados en ambas pupilas. Si en un ojo
está bien centrado y en el otro ojo está
desviado, (nasal o temporal, superior o
inferiormente), existe un estrabismo.
Permite también la medida aproximada del ángulo de desviación. Si el
reflejo coincide con el borde de la pupila
del ojo desviado, el ángulo de desviación
es de unos 15°; si queda en la mitad del
iris, de alrededor de 30°; y si cae en el
limbo corneal, de alrededor de 45°.
- Cover test, (tabla 2) Es más preciso y exacto, constituyendo la prueba más importante de la
motilidad ocular. Puede ser simple o
alterno. Para su correcta realización requiere colaboración y atención por
parte del niño, fijación foveal en ambos
ojos y AV suficiente.
Debe realizarse siempre fijando de
lejos y de cerca, empleando una luz
puntual o un pequeño objeto llamativo.
Como dispositivo de oclusión se utiliza
un oclusor tradicional opaco, la mano
o el dedo pulgar.
El cover test simple consta de 2
partes:
- Cover: consiste en tapar el ojo que
creemos fijador y observar el otro
ojo, (no ocluido): - Si realiza un movimiento de
fijación, hay estrabismo convergente, (si el movimiento es
hacia afuera), divergente, (si es
hacia adentro), hipertropía, (si
es hacia abajo), e hipotropía, (si
es hacia arriba). - Si no realiza ningún movimiento, se destapa dicho ojo y se repite la prueba en el otro
ojo. - Si realiza un movimiento
de fijación hay estrabismo, pero
se habría equivocado de ojo, (se creería que torcía uno y tuerce el otro). - Si no realiza ningún
movimiento no hay estrabismo
o existe un microestrabismo con
fijación excéntrica que se sospechara, si el niño es menor
de 2,5 años y existe una ligera
asimetría en los reflejos corneales, o si es mayor de 2,5 años y
existe una diferencia grande de
visión entre ambos ojos.
- Uncover: consiste en destapar el ojo
fijador y observar el otro ojo. Permite saber si el estrabismo, (E), es
monocular o alternante:
– Si pierde rápidamente la fijación
y la recupera el ojo recién destapado: E monocular.
– Si mantiene la fijación pero la
pierde sin necesidad de parpadeo: E monocular con cierta alternancia.
– Si mantiene la fijación y la pierde con el parpadeo: E monocular
casi alternante.
– Si mantiene la fijación mucho
tiempo o tenemos que tapar dicho ojo para que la recupere el
otro: E alternante.
- El cover test alterno ayuda al
diagnóstico de las forias y de las tropías
intermitentes. Consiste en tapar alternativamente uno y otro ojo sucesivas veces,
sin dejar en ningún momento que el
niño fusione, (al no permitir la visión
binocular).
Si no se produce ningún
movimiento, existe ortoforia. Si aparece
un movimiento, existe una desviación
que, si se corrige al retirar la oclusión, (con la fusión), es latente o foria y, si no
se corrige, es manifiesta o estrabismo.
En una endotropía intermitente, la
mejor forma de poner de manifiesto la
desviación es hacer fijar al niño de cerca
un objeto o dibujo pequeño llamativo
y mientras hacerle el cover alterno.
En una exotropía intermitente, la
mejor forma de poner de manifiesto la
desviación es hacerle fijar de lejos un
optotipo pequeño y mientras hacerle el
cover alterno.
El profesor Ruiz Fabra nos propone también dentro del diagnóstico algunos aspectos que se necesita conocer para que se faciliten ciertas informaciones posturales:
- Estabilometría del paciente, (estudio del equilibrio que permite analizar el control postural y su relacion con la estabilidad de pie)
- Vertfical de Barré, (test que proporciona información de cómo el cuerpo está buscando el equilibrio en el espacio)
- Romberg postural, (evaluar la propiocepción en pacientes sanos y hacerla medible en tiempo, permitiendo evaluar objetivamente la propiocepción de un paciente)
- Test de Fukuda, (consiste en que el paciente debe, con los ojos cerrados y brazos extendidos, marcar el paso)
- Test de los pulgares de Bassani, (influencia de los pies sobre el equilibrio)
Estos test el optometrista lo solicita a un posturólogo, kinesiólogo u osteópata.
Se propone como tratamiento del estrabismo comenzar con la corrección óptica de las posibles ametropías y el tratamiento de la ambliopía, (que consiste en
igualar las visiones y conseguir la alternancia, para evitar recidivas).
Según el profesor Ruiz Fabra, como terapia visual propone un entrenamiento o rehabilitación visulaes, totalmente individualizado, cuyo objetivo es potenciar y correfir los problemas del sistema visual.
 |
| Tabla 2 |
En la siguiente tabla se exponen los estrabismos más frecuentes en los niños. (Tabla 3)
 |
Tabla 3
|
La parálisis del músculo oblicuo superior es una causa común de estrabismo vertical en adultos y niños. Los pacientes pueden presentar síntomas debido a la diplopía vertical binocular o la inclinación compensatoria de la cabeza, necesaria para mantener la visión única. La mayoría de los pacientes sintomáticos eligen someterse a una cirugía de estrabismo, pero se desconoce el tratamiento quirúrgico óptimo para el estrabismo vertical en personas con parálisis del oblicuo superior.²
 |
| Tabla 4 |
Dejamaos en la tabla 4 una serie de nervios craneales y el efecto motor que producen para el movimiento del ojo. Debajo de la tabla son los músculos que son estimulados por su correspondiente nervio craneal.Concluyen estos autores que los dos ensayos que se incluyeron en el artículo que hemos bibliografiado², evaluaron cuatro procedimientos de debilitamiento del oblicuo inferior para el tratamiento quirúrgico de la parálisis del oblicuo superior. No se encontraron ensayos que compararan otros tipos de procedimientos quirúrgicos para este trastorno. Ambos estudios reclutaron a un pequeño número de participantes y proporcionaron evidencia de baja calidad debido a las limitaciones en cuanto a la complejidad y la aplicabilidad. Por lo tanto, no se encontraron pruebas de alta calidad para apoyar las recomendaciones sobre el tratamiento quirúrgico óptimo de la parálisis del oblicuo superior. Se necesitan ensayos aleatorios rigurosamente diseñados, realizados e informados para identificar el tratamiento quirúrgico óptimo para el estrabismo vertical en este trastorno.
Otro artículo anterior tuvo como objetivo evaluar la efectividad de los tratamientos quirúrgicos y no quirúrgicos para la desviación vertical disociada.³ Concluyen en este artículo los autores, que los ensayos incluidos en esa revisión evaluaron la efectividad de cinco procedimientos quirúrgicos diferentes para el tratamiento de la DVD. Sin embargo, el informe insuficiente de los métodos y datos del estudio dio lugar a problemas metodológicos que socavan las conclusiones de todos los estudios.
Buscamos estudios científicos bajo los parámetros "osteopatía y visión", "osteopatía y lesiones visuales" "Vision and Osteopathy" en la librería científica de Cochrane y aparece un artículo⁴ `procedente de Pubmed. Se trata de un ensayo clínico piloto aleatorizado, controlado, doble ciego. Se reclutaron en este estudio individuos entre los 18 y 35 años de edad que tuvieran error de refracción entre seis dioptrías de miopía y cinco dioptrías de hipermetropía, astigmatismo regular de cualquier magnitud y disfunción somática craneal.
Todos los sujetos fueron asignados aleatoriamente al grupo de tratamiento o control. El grupo de tratamiento recibió una única intervención de osteopatía en el campo craneal para corregir la disfunción craneal. El grupo de control recibió una ligera presión de unas pocas onzas de fuerza aplicada al cráneo sin tratamiento de manipulación osteopática.
29 sujetos completaron el ensayo, 15 en el grupo de tratamiento y 14 en el grupo de control. Este estudio sugiere que la osteopatía en el campo craneal puede tener efectos beneficiosos sobre la función visual en adultos con asimetría craneal.
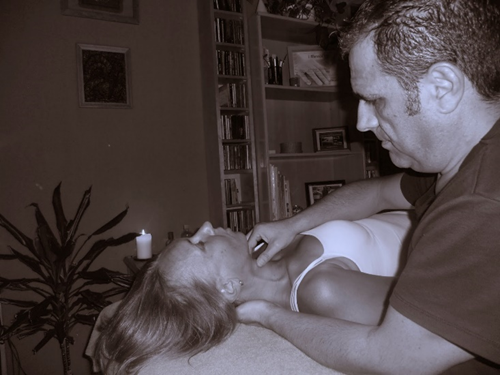
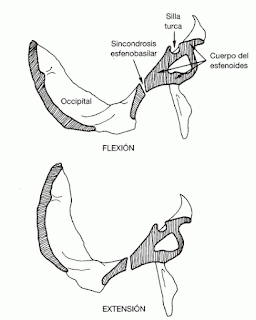
De esta forma, intervenimos en nuestro gabinete a Aurora con una sesión de osteopatía craneal, donde se corrige disfunción de movimiento en la sincondrosis esfenobasilar, (SEB), por bloqueo en el movimiento de extensión, que corregimos con una técnica funcional y de punto parado. Es por la unión de estos dos huesos, (esfenoides y occipital), por donde pasan nervios importantes, como los tres de los que estamos hablando en este artículo, (oculomotor, troclear o patético y abducens)
Se revisan otras áreas craneales no encontrando ninguna disfunción anexa.
En una 2ª sesión un mes después, encontramos cómo el sistema nervioso ha ido dando información según las compensaciones meníngeas desde la técnica de manipulación osteopática, (TMO), que utilizamos en 1ª sesión. Por tanto, en revisión en 2ª sesión encontramos bloqueo de su hueso temporal derecho por una falta de movimiento en rotación externa.
Nos parece un trabajo muy satisfactorio, en cuanto a que comprobamos, no sin especial sorpresa de la madre, que está en la sala de osteopatía con nosotros, que su movimiento queda regulado.
BIBLIOGRAFÍA
¹ pediatriaintegral.es/wp-content/uploads/2013/xvii07/04/489 506%20Estrabismo.pdf. Merchante M.
² Chang M., Coleman V., Tseng L., Demer JL. Intervenciones quirúrgicas para el estrabismo vertical en la parálisis del oblicuo superior. doi.org/10.1002/14651858.CD012447.pub2 2017
disociada. doi.org/10.1002/14651858.CD010868.pub2 2015
⁴ Sandhouse ME., Shechtman D., Sorkin R., Drowos JL., Caban‐Martinez AJ., Patterson MM., Shallo‐Hoffmann J., Hardigan P., Snyder A. Efecto de la osteopatía en el campo craneal sobre la función visual: un estudio piloto. PMID: 20430912. 2010


















.JPG)





















.png)






