Me interesa, como profesional, mucho, el tema de este artículo que comparto con vosotros, seguidores de este blog. Y me interesa mucho que el osteópata profesional ponga mucha atención en él. Y es que me doy cuenta, como profesor de Osteopatía, y como ponente en congresos nacionales e internacionales, lo poco que se cuida este aspecto. También es un mensaje para los podólogos biomecánicos, que realizan estudios de pisada y realizan cambios en la forma de pisar sin contemplar cualquier lesión pélvica. Esto es muy grave, y lo voy a intentar desarrollar aquí y ahora.
 |
| WorkShop Peñíscola 2023 |
No se me ocurre mejor
forma de explicar qué es una dismetría pélvica o asimetría
pélvica o dismetría de miembros inferiores o dismetría
de caderas, que aportando imágenes de diferentes espectros; desde una
resonancia magnética, (R.M.N.), a una tomografía axial, (T.A.C.), con contraste
venoso, pasando por una preciosa R.M.N. en 3D, hasta para el mismo paciente una
R.M.N. con luz saturada.
 |
| Imagen 1 (G.B.D-C) |
 |
| Imagen 2 (I.S.Y) |
 |
| Imagen 3 (M.S.S.) |
 |
| Imagen 4 (A.V.F.) |
 |
| Imagen 5 (L.C.B.) |
 |
| Imagen 6 (L.C.B.) |
 |
| Figura 7 (R.B.O.) |
 |
| Figura 8 (F.M.M.) |
(TODAS LAS IMÁGENES PERTENECEN AL ARCHIVO DEL AUTOR)
- Congénita;
- Infecciosa;
- Tumoral;
- Traumática;
- Reumática;
- Neurológica;
- Radioterapia;
- Secuelas quirúrgicas;
- Partos;
- Escoliosis;
- Pies zambos;
- Patrones de crecimiento;
- Necrosis;
- Otras causas.
En un artículo¹ firmado en 1994 se habla de que para comprender las deformidades de la extremidad inferior, es importante primero comprender y establecer los parámetros y límites de la alineación normal. La anatomía exacta del fémur, la tibia, la cadera, la rodilla y el tobillo es de gran importancia para el médico cuando examina el miembro inferior y para el cirujano cuando opera huesos y articulaciones.
Y aquí está la clave del trabajo osteopático. Si no hay una normalización articular de los segmentos pélvicos y todos sus tejidos de sujección y acción, siempre va a fallar la posición estática y dinámica de la persona, con lo que la anatomía va a ser compensantoria.
En la cadera, los dos marcos de referencia alternativos produjeron perfiles de momento de unión casi recíprocos. Los componentes del momento externo revelaron que el momento de la fuerza de reacción externa del suelo fue el principal responsable de este resultado. Por lo tanto, se descubrió que los momentos articulares del plano transversal de las extremidades inferiores durante la marcha son muy sensibles a un cambio en el marco de referencia. Estos hallazgos indican que los diferentes perfiles de momento articular en el plano transversal durante la marcha de adultos sanos reportados en la literatura probablemente se expliquen sobre esta base. Base osteopática.
Existen diferentes formas de tratarlas, como las que se practican en ortopedia y traumatología; se soluciona con la colocación de una pequeña alza en la pierna más corta.
De forma más reciente, implante en los talones de un material médico de relleno, como tratamiento de corrección y prevención, mediante un implante inyectable de ácido hialurónico o poliacrilamida en la zona del pie, talón, metatarso, etc. Esta última técnica se suele hacer a personas con edad, con la seguridad de que ya no existe en el hueso cartílago de crecimiento, (Dra. Mª.J. Barba Martínez-España)
Estas técnicas son válidas si la dismetría viene generada por una pierna anatómicamente más corta que la otra. Se realiza un diagnóstico previo de pisada; telemetría; T.A.C., etc., y se coloca el alza personalizada en el calzado de la pierna más corta*. Esto no es lo mismo que las plantillas correctoras que, además de ortopedas y traumatólogos, también diagnostican y colocan podólogos, por otro tipo de patologías de la pisada.
*Aun así, es conveniente la revisión del osteópata.
¿Dónde las alzas y dónde la cirugía?³
- Las diferencias de medidas de 2 cm., se toleran bien y no es necesario el tratamiento quirúrgico. Normalmente con un alza colocada no presentan problemas a largo plazo.
- Las que son superiores a los 2 cm., se valorará siempre el tratamiento quirúrgico, dependiendo de la edad del paciente, y de la patología previa
- Se indicará, según la edad, desde la parada del crecimiento de la pierna más larga, con epifisiodesis temporal en los cartílagos de crecimiento condíleos, con placas en 8, hasta el alargamiento óseo del hueso más corto. (Dr. J. Hodgson Ravina-España)
En el adulto una dismetría de 2 cm., puede ser tolerada durante mucho tiempo, pero casi todas terminan por provocar una lumbalgia de origen articular que mejorará compensando parcialmente la dismetría. En el adulto la báscula de pelvis compensadora se acompaña de una rotación pélvica hacia delante, en el lado más corto, y una escoliosis compensadora. Con un alza mejora la inclinación de la pelvis pero puede aumentar la rotación hacia delante. (Dr. R. Miralles Marrero-España)
En nuestros gabinetes de osteopatía y quiromasaje, el porcentaje de personas que nos llegan, son personas que vienen arrastrando durante largo tiempo, una serie de problémas:
- Escoliosis;
- Ciática;
- Dolor lumbar;
- Dolor inguinal;
- Dolor abdominal;
- Dolor perineal;
- Dolor de caderas;
- Problemas circulatorios;
- etc.
Al evaluar y
revisar los casos que nos llegan, nos encontramos con sorpresas. Un porcentaje de
casi el 100%, vienen con una dismetría pélvica que llevan arrastrando mucho
tiempo, tanto que esta lesión primaria ha ido creando otras, como las punteadas
anteriormente.
En medicina, cuando una persona llega con dolores de algún tipo descritos
anteriormente, no se le da ninguna observación a la dismetría pélvica,
tan sólo observan o escuchan los síntomas y signos, y se medica para ello, normalmente
con AINEs, (antiinflamatorios no esteroideos), y/o analgésicos, dependiendo del nivel de
dolor.
En osteopatía observamos este hecho, en primer lugar, como
llave de movimiento y producción de efectos secundarios.
Cuando los procesos son degenerativos, desde la artrosis, hasta una o varias
hernias discales lumbares, el organismo no tiene la capacidad de reponer ese
tejido degradado, deformado, o deshidratado. Sin embargo, con un estudio previo
objetivo, minucioso y un trabajo osteopático, en consecuencia, la mejoría siempre se
va a notar, por el hecho que las presiones que ejercen las articulaciones sobre
los discos intervertebrales, o cartílagos, van a ser mucho menores. Y por otro
lado, la irrigación tanto sanguínea, como linfática, como sinovial, como
cefalorraquídea, se normaliza, alimentando bien todas esas zonas que han estado
doliendo. Eso sí, un disco intervertebral, que tiene un compuesto de fibrocartílago, ya no va a poder recuperar la masa perdida, protruida o herniada, porque no hay aporte sanguíneo a este elemento. La persona vuelve a pisar con normalidad por la simetría que
se ha conseguido en la pelvis, con el el reparto de masas y peso
estabilizado.
A partir de este momento, el osteópata sigue trabajando en la
normalización de las rotaciones coxofemorales, (caderas), tanto en el
movimiento articular, como en la elastificación muscular, ligamentosa y/o
tendinosa. No olvidamos los daños colaterales que se han creado, o incluso, que
han creado zonas como rodillas y, especialmente, tobillos. Pisada supinada o
pronada; pies cavos, planos o equinos; rodillas en valgo o en varo; esguinces,
etc.
estudio previo⁴
Si disponemos
de imágenes, como las reproducidas en este artículo, nos guiamos sobre lo
que nos vamos a encontrar.
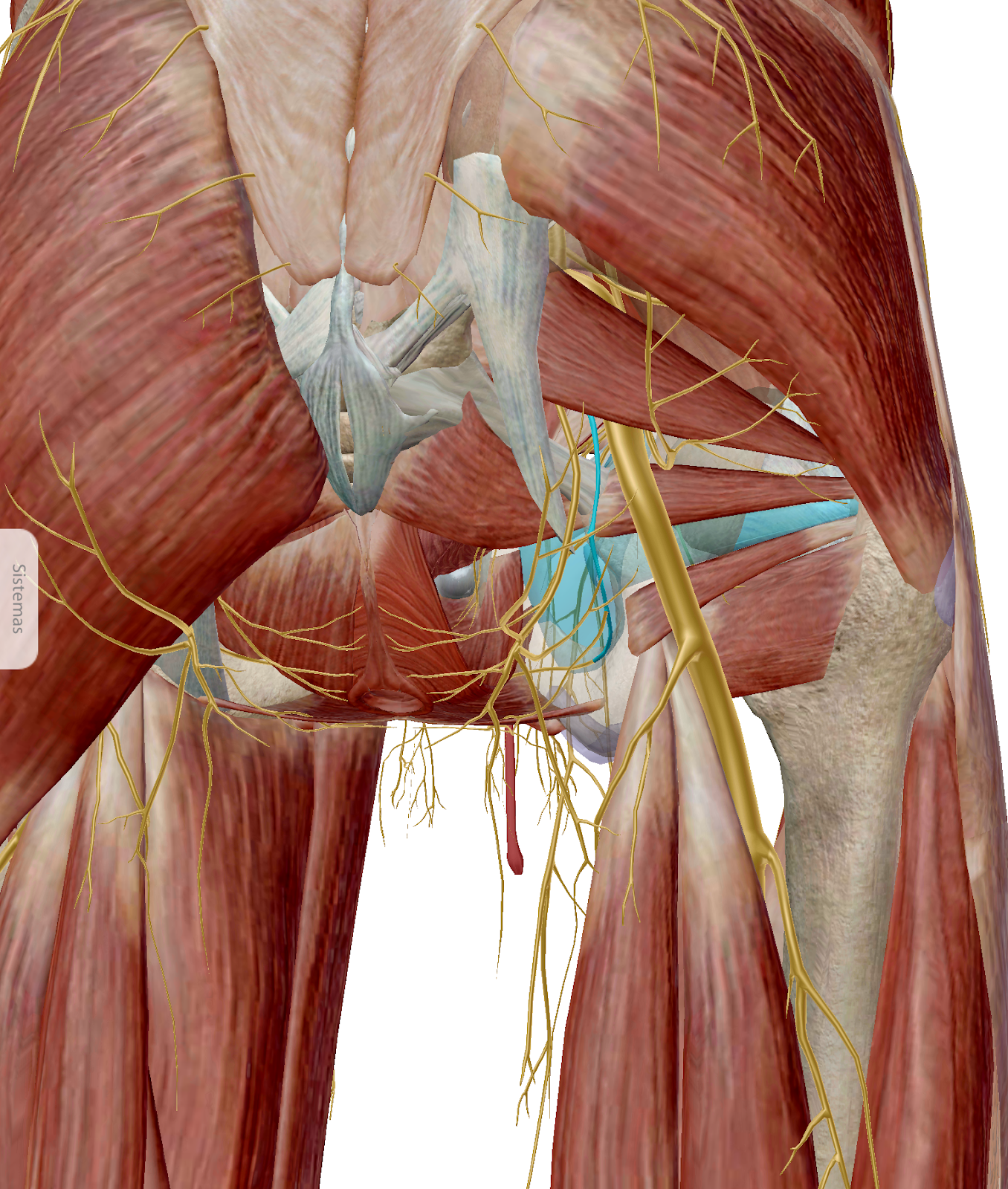
A continuación, realizamos una amplia exploración física. Enumero:
- Comprobamos el movimiento o bloqueo en ambos lados de las articulaciones sacroiliacas. Con la persona sentada en la camilla, le pedimos que realice una lenta flexión del tronco.
- Realizamos la misma operación, ahora de pié, para comprobar si el bloqueo es de origen del hueso sacro, o de los huesos iliacos.
- Misma operación sentado, pero esta vez con los dedos del osteópata más arriba, sobre la masa muscular lumbar. Aquí buscamos, si hay lesión muscular o miofascial. La zona que arrastre, si arrastra, es la que tenemos en lesión. Es decir, uno de nuestros pulgares se moverá empujado por la tensión del tejido que estemos comprobando, y el otro pulgar se quedará bloqueado, ya que el tejido mueve de una forma natural. En la lámina posterio se señala con una flecha el lado derecho, que es quien arrastra.
- Para descartar, en caso de que no haya imágenes, protrusión o hernia discal, realizamos la llamada maniobra de Lassègue. Se trata de elevar una de las piernas de la persona, estando este tumbado sobre la camilla o suelo. Si existe dolor en la zona lumbar del lado que estamos elevando la pierna, nos ofrece lesión medular, (estenosis), por compresión del disco intervertebral. Aquí nos comentará la persona que le duele la parte trasera del muslo o cadera, hecho que no le daremos importancia, aparece por acortamiento de la musculatura posterior del muslo. Si en primera instancia no hay dolor, comprobamos forzando la tensión en la pierna, bien sea como en la imagen "B", realizando una flexión dorsal del pie, o bien sea, llevando la pierna hacia dentro, en aducción, con la pierna elevada. Si aún así, no existe dolor en ninguno de los dos lados, significará que no existe lesión medular.
- Buscamos si hay alguna cadera, (articulación coxofemoral), comprometida. Para ello, realizamos el test de FABERE, que son las siglas en español de Flexión-ABducción-Extensión-Rotación Externa.
- Si alguna de estas dos últimas pruebas son positivas, es decir, causan dolor, comprobamos el nivel lumbar o sacro de la lesión. Utilizamos los test de respuesta neurológica:
a) Vamos pinchando muy superficialmente una aguja esterilizada sobre los puntos
de D12, L1, L2, L3, L4, L5, S1. Las realizamos por la cara anterior
con la persona tumbada.
 |
| Punto 1 |
 |
| Punto 4 |
 |
| Punto 5 |
 |
| Punto 6.a |
Estas pruebas neurológicas, en caso de que exista lesión discal, nos ofrecen el segmento lesionado.
Otra fórmula consiste en realizar una maniobra que llamamos "viaje
dural". Es una maniobra de estudio osteopático, que requiere de mucha
sensibilidad por parte del osteópata. Se trata de visualizar cada
una de las vértebras con las manos, (el movimiento sacrocraneal), desde la base del occipital hasta la tercera vértebra sacra; una mano al
hueso sacro, la otra al hueso occipital. Lo que encontramos es el movimiento
hidráulico de las meninges⁵. Esto nos va a dar la atención sobre qué lado está
la lesión vertebral lumbar o sacra y a qué altura de la columna. Se puede hacer también con la persona tumbada mirando hacia el suelo.
8. Test de Downing. Aquí ya desciframos la lesión que nos lleva este artículo, la dismetría pélvica.
¿Por qué lo pongo en octavo lugar? No hago este test nunca sin un previo masaje de piernas, (crural), glúteos, espalda y abdomen, y después estirar la batería muscular de la pelvis. Con esto, ya tenemos sedada, oxigenada y elongada la zona pélvica, con lo que el test de Downing no nos va a engañar por tensiones o acortamientos musculares o tendinosos.
Buscamos información original con la elevación de la pelvis de la persona, sujetando sus tobillos y rodillas, anclándolos a la camilla.
Las maniobras son muy
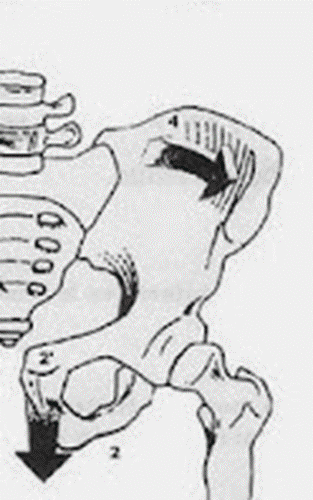
complejas. En primer lugar, para detectar o descartar una lesión en rotación
posterior o retroversión pélvica, realizamos, (Figura 3):
- Rotación interna de la cadera;
- Aducción de la pierna;
- Empuje corto y seco hacia la cabeza.
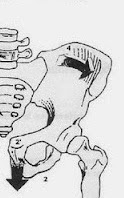
Y para descartar o detectar
una lesión en rotación anterior o anteversión, (Figura 1):
- Rotación externa de la cadera;
- Abducción de la pierna;
- Tracción hacia los pies.
Siempre, entre ambos
movimientos, devolvemos la posición inicial, flexionando la rodilla y cadera,
presionando hacia el abdomen, (Figura 2)
Y ya tenemos la lesión localizada; El lado y la mecánica de la lesión. Lo siguiente, pasa por las técnicas de normalización adecuadas.
Trabajo osteopático
La secuencia de trabajo, no voy a entrar en detalle, el osteópata la conoce, es como sigue:
- Osteopatía estructural para el/los hueso/s iliaco/s;
- Osteoaptía estructural para el hueso sacro;
- Osteopatía estructural para la columna lumbar;
- Osteopatía visceral para los sistemas gastro-intestinales y uro-genitales;
- Osteopatía craneal para el sistema nervioso periférico.
Añadimos desde el punto 2 hasta
el 4, un amplio trabajo de tejido blando para reestructurar la función
muscular, fascial y ligamentosa.
Hay una opción al final de este trabajo de choque a 5 puntos, y es una sexta parte llamada:
6. Osteopatía sacro-craneal para la liberación de efectos somato-emocionales.
No dejaremos de lado un trabajo conservador de mantenimiento quincenal o mensual, que lo iremos distanciando, según reaccione la persona, para terminar de dar toda la información metabólica, especialmente para el tejido blando.
Con permiso de nuestros colegas y de los seguidores de este blog, se van a exponer tres casos representativos de trabajo que se realizó en este gabinete.
CASO 1 Viene hasta nuestro gabinete M.P.F.,
conserje de profesión, 51 años. Padece dolor lumbar en su lado izquierdo que le
irradia a glúteo e ingle. En el año 98 o 99 comienza con este tipo de molestias
que no soportaba estar sentado, ni de pié, ni con piernas estiradas. Se trata
con fisioterapia, lo cual le deja aliviado. Ya en 2009, comienza a verse
limitado en sus movimientos. Vuelve a la fisioterapia apoyado con fármacos en
esta ocasión, lo cual vuelve a funcionar. Durante 3 años hace una vida
normal, practica natación, pilates y tonificación en gimnasio. Va notanto
cierta sobrecarga muscular en musculatura glútea, sintiendo un latigazo en
forma de calambre en la región lumbar. En esta ocasión es infiltrado con
analgésico. En 2012 sintió en su casa esta última sintomatología invalidante,
en esta ocasión le aplican Incitan durante una semana. Desde
entonces, el único ejercicio que realiza es la natación de forma esporádica y
estiramientos musculares. Un año después comienza a practicar pilates, aunque
siente molestias musculares. En 2014 vuelve a empeorar. Lo peor es que, además,
sufre tendinitis en su hombro derecho, lo cual le imposibilita practicar
natación y pilates. Y por problemas digestivos que siente tiene que abandonar
el gluten.
Antes de seguir adelante, donde vamos a explicar cómo se recuperó, vamos a analizar todos estos datos que hemos escrito, que salen de la entrevista previa al estudio físico que realizamos este mismo día, 7 de marzo de 2017.
En 1998 aparecen los primeros síntomas. Los diferentes tratamientos que ha seguido, tanto fisioterápicos como farmacéuticos, le han estado ayudando durante el tiempo de la instalación de una lesión que no ha sido diagnosticada, de hecho, sin cambio en el tiempo del tratamiento que ha realizado, únicamente endureciendo el tipo de analgésico. Los efectos han sido menos duraderos. Finalmente acaba con la cronicidad de la lesión y dañando su sistema digestivo.
Veamos por qué ha ocurrido todo esto.
Vemos imágenes que aporta en resonancias magnéticas de 2012 donde se aprecia una protrusión discal en el espacio de L4·L5. Y en telemetría se ve perfectamente su dismetría de pelvis.
Ya en exploración
encuentramos de dónde proceden los bloqueos, así como la medición de sus miembros
inferiores que ofrecen dos tipos de información:
- Dismetría mecánica de 1,6 cm más largo el izquierdo;
- Dismetría anatómica de 1 cm más largo el izquierdo.
Encontramos que las
condiciones para el equilibrio están desestabilizadas por la estática, que
biomecánicamente son los conceptos básicos que buscamos, ya que la fuerza está
relacionada con el equilibrio, en consecuencia, el desgaste tanto mecánico como
de intensidad de trabajo de los tejidos blandos se va a ver sometida a
tensiones externas importantes.
La cuestión en este caso es, por supuesto, equilibrar la dismetría mecánica. ¿Y la dismetría anatómica?
Además, existe una diferencia en la cuna pélvica donde el lado derecho tiene un cambio de 1,6 cm. ¿Podremos sacar de aquí esa diferencia anatómica?
Las pruebas sobre la información motora y de reflejo nos muestra falta de información en los segmentos desde L3 hasta S1, es decir, la mitad del raquis lumbar y el cambio lumbosacro. Además, hay limitación y dolor al movimiento de ambas articulaciones de las caderas.
Ya tenemos una base de trabajo mecánico, tanto iliosacro como sacrolumbar. Con este estudio se evidencia el tipo de trabajo que tenemos que realizar, que es, ni más ni menos, que el explicado en este artículo en el apartado marcado como "trabajo osteopático". Tres sesiones para lo osteoarticular, una más para el movimiento visceral por su competencia neurológica, (sistema nervioso autónomo), y de conexión mecánica. Y, por último, una sesión más para estabilizar el movimiento sacrocraneal y colaborar con la información del sistema nervioso periférico por los pares craneales. No vamos a extendernos aquí en este último aspecto sobre los efectos de la osteopatía craneal, ya hemos dejado al principio de este artículo algunos enlaces donde se explica este detalle.
Hemos trabajado a nivel mecánico su hueso iliaco izquierdo que tenía un bloqueo en rotación anterior, esto ocurría el 13 de marzo de 2017; dos días después nos encontramos para rectificar la movilidad del hueso sacro con respecto al nuevo equilibrio pélvico. Al mismo tiempo, se trabajó en una eversión pélvica,(1,6 cm.).
Una semana después de esta sesión abordamos su movimiento de la columna lumbar haciendo un trabajo por bloqueo en rotación izquierda de todos los segmentos lumbares; en una cuarta sesión, una vez estabilizado todo el proceso de movilidad articular, corregíamos motilidad y movilidad visceral donde traía mucho que intervenir: hígado, páncreas y riñón izquierdos ptosados, compresión renal del uréter izquierdo. Y en una quinta sesión, realizada tres semanas después de realizar este trabajo integral de osteopatía, desbloqueabamos hueso temporal derecho y mandíbula del mismo lado, así como la sincondrosis esfenobasilar en hemilado izquierdo. Unos minutos de tejidos blandos para su sutura temporomandibular derecha con algún detalle cinético más.
En tres de estas sesiones se trabajó sobre el tejido blando localizando y reduciendo lesiones en sus músculos cuadrados lumbares, psoas derecho, multífido izquierdo, las raíces de L3 a L5, y su músculo diafragma.
¿Cómo ha actuado el organismo con este trabajo integral?
- Deslizar movimiento;
- Corregir información de los sistemas nerviosos periférico y autónomo;
- Desbloquear vasos, dando un mejor fluido circulatorio, y eliminando la fermentación por acoplamiento de la lesión y efectos de la medicación.
Aquí están todas la claves de
localización y trabajo en una lesión de asimetrías.
CASO 2 Miguel trabaja como técnico de
mantenimiento de ascensores, tiene 42 años, y llega hasta nosotros por dolor lumbar.
Su biomecánica podal que le realizaron en 2010 nos muestra una pisada mucho más
profunda en su antepie izquierdo, además de mostrarnos cómo compensa apoyando
más carga en el talón derecho.
En el caso de Miguel hay que añadir que fue intervenido quirúrgicamente en cadera derecha, con artroscopia, el 17 de octubre de 2011. En la intervención, por detallar suavemente, se le realiza fresado en la giba anterosuperior de la cadera, después de capsulectomía antero-lateral, (resección de la cápsula).
Como lesiones deportivas, (practica jiu-jitsu), ha sufrido fascitis plantar.
El estudio osteopático que realizamos nos muestra bloqueo de su articulación iliosacra izquierda y de hueso isquion izquierdo. Esto nos muestra un origen lesional del hueso iliaco izquierdo, que a la medición de miembros inferiores nos ofrece una diferencia de 0,3 cm., más larga la pierna izquierda. Hablamos de una lesión osteopática en anteversión pélvica izquierda. Además, en la medición que se le realiza en los espacios pélvicoumbilicales hay otra diferencia de 1,3 cm. Si se ha comentado que es el hueso isquion izquierdo quien arrastra a la flexión de tronco en bipedestación, vemos que además de la dismetría de pelvis izquierda, también existe inversión de esta misma pelvis.
En las láminas de
arriba vemos los efectos biomecánicos. En la pelvis podemos apreciar el
movimiento 4 cómo invierte el hueso hacia adentro, y en el punto 2´cómo la
espina iliaca anteroinferior rota hacia adelante todo el hueso coxal.
En la imagen contigua podemos apreciar cómo la "falsa" pierna larga izquierda carga su operada cadera derecha. Esto hace que haya una compensación de cargas que es lo que le produce su dolor lumbar.
Otros detalles en el estudio que realizamos son la sensibilidad a la palpación en su músculo psoas derecho y el bloqueo de movimiento de los rotadores externos de ambas caderas. Esto nos indica por dónde tenemos que enfocar este trabajo.
Entre el 3 al 27 de noviembre de 2017, en un total de 5 sesiones, nota la mejoría de la intervención osteopática.
En cuanto a las técnicas osteopáticas se refieren:
Sesión 1, (3.11.17): Trabajamos su hueso iliaco izquierdo anteriorizado. Previo de masaje de descarga en toda la musculatura que ancla a la pelvis; estiramientos isométricos posterior al masaje en todos los tejidos que encontramos acortados. El mencionado test de Downing que da los parámetros de bloqueo; y la realización de una técnica directa de normalización.
 |
| Foto del archivo del autor. Modelo profesional. No referente a este caso. |
Sesión 2, (10.11.17): La lesión iliaca nos va a ofrecer una continuación al hueso sacro, que en el
caso de Miguel, encontramos a este hueso posteriorizado, (su base superior
hacia atrás), con una torsión izquierda-derecha, (base derecha del sacro
posterior; angulo inferior y lateral izquierdo, posterior). Después, rectificamos el bloqueo de su pelvis izquierda en inversión.
 |
| Hueso sacro marcada la torsión izquierda-derecha |
 |
| Técnica miotensiva Iliaco en inversión |
Sesión 3, (17.11.17): La lesión sacra ofrece bloqueo de su 5º segmento lumbar, siendo este que está rotado posteriormente en su lado derecho, al mismo tiempo que bloqueado en extensión, (la base superior de la vértebra mirando hacia adelante).
Sesión 4, (24.11.17): Encontramos un módulo sorprendentemente bloqueado... Se trata de su hueso
iliaco derecho, que medimos en anteversión, es decir, algo que ya habíamos
trabajado en la Sesión 1... del lado izquierdo!!! Más adelante explicaremos por
qué ocurrió esto. Aplicamos TMO, (técnicas de manipulación osteopática), al igual que se hizo en aquella primera sesión, hacía
tres semanas. Vamos a su inversión pélvica, (esta lesión articular siempre va a
requerir de unas cuantas sesiones). Y vamos a nuestro objetivo en esta sesión, que es elastificar y dar movilidad a los bloqueos de origen visceral; esto nos va a
dejar mayor libertad de movimiento osteoarticular pélvicolumbar por sus
conexiones, y libertad de información del sistema nervioso autónomo, (simpático
y parasimpático). Son su estomago e hígado quienes vienen ptosados.
El
término ptosis, (del griego πτωσις, "caída"), hace
referencia al colapso o desprendimiento total o parcial de un órgano.
Sesión 5, (27.11.17): Nos dedicamos a organizar los movimientos craneales y sus membranas, en cuanto a los bloqueos que se han producido por la dismetría de pelvis. Todo lo que ocurre abajo, ocurre arriba, la lemniscata.
(En matemáticas, una lemniscata es un tipo de curva descrita por la siguiente ecuación en coordenadas cartesianas:
En medio de este amplio trabajo
osteopático, se han realizado diferentes técnicas manuales para ayudarle a
recuperar contracturas musculares de cuadrados lumbares, de su dorsal ancho
izquierdo, que es atrapado, además, por un quiste sebáceo en su inserción
distal, y una psoitis derecha. Esto se realizó entre las sesiones 2 a 4, (10 al
24 de noviembre)
 |
| Foto original del caso |
Y es en esa
contractura muscular del cuadrado lumbar derecho y compensación pélvica por la
psoitis del mismo lado, fue lo que hizo que intervinieramos en su sesión 4 sobre la
anteversión del hueso iliaco derecho, que prometimos explicar ese cambio, desde el
origen de nuestro trabajo.
Tenemos que añadir que el éxito es completo por el poco tiempo que le ha costado reaccionar a su organismo, ya que, no hemos contado, que muy probablemente esta dismetría pélvica la habría causado un trauma bailando, que le ocurrió a los 12 años de edad.
CASO 3 Eduardo es mecánico
de aeronaves, el cual estaba sufriendo dolor en pene y glúteo derecho en mayo de 2018.
Aquí dejo entrada a un nuevo factor neurofisiológico, el dolor genital.
Estaba pasando por una depresión, siendo tratado desde hacía más de un año. Además, le habían diagnosticado una prostatitis anteriormente, en febrero de 2014. Y, por último, padecía una hernia inguinal en su lado derecho.
Su sintomatología que le llevó hasta este gabinete era de una falta de flujo energético, crisis de ansiedad, adormecimiento en pene, especialmente al estar sentado, dolor intraanal, bajada de la libido... Notamos que se repetía mucho para ser una persona joven, 45 años la primera vez que nos visitó. También es verdad que por su dolor y ansiedad daba pocas oportunidades, tan solo asistió a una sesión de fisioterapia de suelo pélvico.
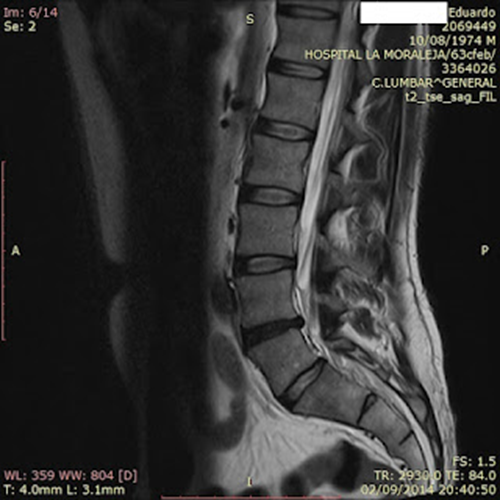
Estudiando su
caso, después de entrevista, observamos algunas resonancias, en las que encontramos un
problema en el menisco derecho, en resonancia de 2017, y doble hernia discal
entre los espacios de L4·L5 y L3·L4, además de dismetría de pelvis en
radiografía simple de 2014.